山内
曽根先生がまとめられたメタボリックシンドロームの新しい基準案について、お話をうかがいたいと思います。概要ですが、現在の基準が今回の案ではいろいろと変更されたようですが、変更した理由ないし趣旨はどの辺りにありますか。
曽根
メタボリックシンドロームはかなり歴史がある基準で、長年にわたって特定健診で使われています。ただし当初から現場では、例えばウエスト周囲長が女性のほうが多いのは少し不自然だとか、ウエスト周囲長を必須にしないといけないのかといったような疑問、さらに俗に「痩せメタボ」といわれているような、腹部肥満がないのにリスク因子が多い方のリスクを見逃していないか、などの疑問が聞かれていました。近年、リアルワールドビッグデータが使用可能となり、昔より優れた決め方ができるようになりましたので、今回最適化をしました。
山内
今回ビッグデータを基にして決めたところは一つの大きなポイントかと思います。以前はどういった基準で決められたのでしょうか。
曽根
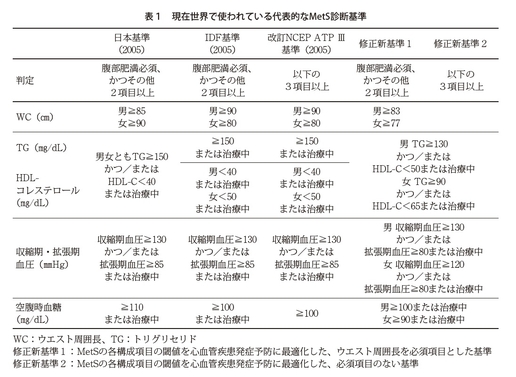
以前は、大規模縦断データが使えなかったので、心血管リスク因子が2つある場合の内臓脂肪面積がだいたい100?ということがわかったことから、内臓脂肪面積100?に相当する男女別のウエスト周囲長として、現在の男性85㎝、女性90㎝が決められました。要するに、縦断でなく断面データで決められたわけです。
一方、私どもは今回56万人の5年間にわたる縦断データ、これはレセプトと特定健診を統合したビッグデータを使いました。これによって、5年後に本当に心血管疾患、すなわち心筋梗塞あるいは脳卒中、またはそのいずれかを発症したかどうかで、これを予測するための最適基準として、その各項目のカットオフ値、基準値を全部再計算したというのが今回の方法です。
山内
おおむねですが、このいろいろなリスク因子の基準値は以前よりもかなり厳しくなっているようですね。
曽根
そのとおりですね。本当に心血管イベントを起こすかどうかで最適化してみると、各項目の基準値がかなり厳しくなっている。とりわけ女性のウエスト周囲長が非常に厳しくなって、結論から申し上げますと、90㎝だったものが77㎝になった。特にこの点に非常に注目が集まって、かなり話題になりましたが、本当にイベントを起こすかどうかで最適化すると、その値になります。
一方で、ウエスト周囲長単独でどのぐらい心血管イベントを予測する力があるかというと、それのみではさほどの力はありません。あくまでもメタボリックシンドロームはリスク因子の組み合わせ効果ですので、その中の1つの項目と考えていただければと思います。
山内
私見ですが、ウエスト周囲長に関しては、今回のほうがむしろ実態を反映しているかなという感じもします。
曽根
確かに該当者が大幅に増えてしまいますので、当てはまった方はかなりショックだとは思いますが、メタボリックシンドローム因子は合わせて3項目以上となりますので、これはそのうちの1つということになります。
山内
記述でなかなか理解しにくいところがありますが、ウエスト周囲長は必須ではなくなるという表現が少し目につきました。ここは正確にはいかがでしょうか。
曽根
もともとメタボリックシンドロームの基準は世界にいくつもありまして、例えば米国の基準では現在でもウエスト周囲長は必須項目ではないのです。一方、日本を含むほかの基準では必須のものもあるので、今回両方で作ってみたのです。
基準値そのものは同じです。男性は83㎝、女性は77㎝になったのですが、これを必須とした場合、すなわちこれがないとメタボリックシンドロームではないというタイプの基準が一つです。もう一つはウエスト周囲長を必須としない、すなわち合計3項目のうちの1項目として、ほかのリスク因子と平等に扱うパターンの2パターンでつくってみました。ただ、当てはまらない場合では、当てはまった場合と比較してどのぐらい心血管リスクが上昇するかという観点に関しては、実はどちらのパターンでもそれほど変わりませんでした。
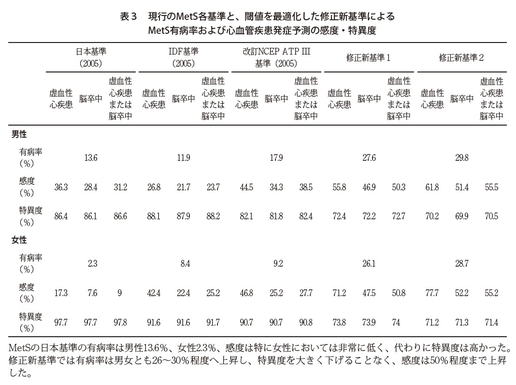
ただ、後ほど申し上げますが、感度や特異度といったところでいうと、必須としないパターンのほうが見逃しが少ないし、実際の心血管疾患を予測する観点からはそちらのほうが性能が良さそうだということになりました。したがって結論から言うと、あえて必須とする必要もないと考えています。
山内
特に女性のウエスト周囲長を現場で測るときになかなかたいへんだとか、そういった問題もありましたが、これを測るのをパスしてしまおう、とはならないでほしいということですね。
曽根
そのとおりです。必須としないパターンであっても、これに当てはまった場合、3項目のうちの1項目にはなりますので、たいへんですが測っていただかなければいけません。測っていただいたうえで、先ほどの基準を超えた場合は1項目合致、そしてその他の2項目合致すれば、合計3項目合致でメタボリックシンドロームと判定していただくということですので、やはり測る必要はあります。
山内
今回の改訂は、ほかのリスク因子を含めて男女でけっこう差が出てきていますので、運用上なかなか難しいところもありますね。
曽根
そのとおりですね。今回は心血管疾患の予測に最適化するという観点で行いました。もともと男女に心血管疾患の様々な差がありますので、最適化すれば数値が両方で違うということになるのです。現場で運用するとなると、男女別に覚えるのが難しいというのであれば、ウエスト周囲長以外は男女の中間的な基準をつくることもできなくはないと思います。
山内
今後の議論というところですね。今回の案は先生がおっしゃっていらっしゃる感度、特異度を軸としたもので、そこが非常に大きなポイントと考えてよいのですね。
曽根
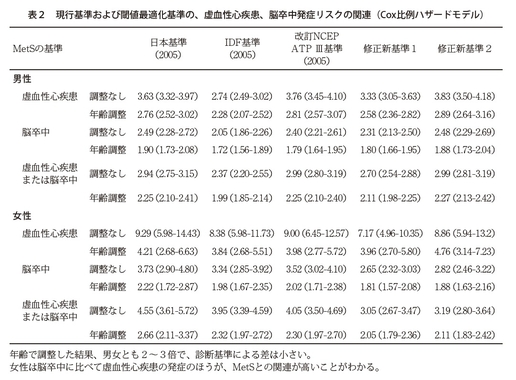
そのとおりですね。今回そのような長期にわたるビッグデータ、縦断ビッグデータによって、現在使われている日本の基準で女性を判定しますと、5年後に実際に心血管疾患を起こした方のほぼ9割を見逃していたことが明らかになりました。
つまり現行の基準で行っても、本当にリスクの高い方を9割がた見逃していたということで、今回新しくつくった基準ではこの見逃しが9割から半分ぐらいにまで改善された。すなわち実際に危ない方の半分は見つけることができたということです。
先生が懸念されるように、メタボリックシンドロームと判定される方は大幅に増えてしまうことにはなります。それについては感度と特異度の関係でよく知られているように、感度を上げると特異度が下がり、また逆も真ですので、実際に費用や労力などで対策可能な妥当な線に基準値を動かすことも可能です。少なくとも現行基準では全国で税金を使って行う特定健診のための基準として、男女間で予測能があまりに異なり、女性の見逃しがこれほど多いのは少々問題ではないかと感じているところです。
山内
サイエンスの基準を持ち込まれたということで、今後はこれを軸にして実際にどの程度現場でできるかを多少咀嚼しながら行っていければと思いますが、よいでしょうか。
曽根
おっしゃるとおりだと思います。純粋に統計学的にベストだという基準と、実際に現場でそれを当てはめて適応して、そして対策を考える。すなわち当てはまった方にリスクに応じた適切な指導をしていくことを考えると、そのための医療リソース、人手やコストという問題もあるので、その辺をどのようにバランスをとっていくか、あるいは先ほどおっしゃったように、基準に男女の差があるとちょっと覚えにくいという問題もあります。実際に修正をしていく場合には、そのようなことを総合的に考えながら、妥当な基準をつくっていくことになるのではないかと思います。
山内
どうもありがとうございました。