池田
小西先生、食品を扱う事業所で検便を行ったら、サルモネラ菌陽性で、医療機関を受診する方がいるという質問です。以前は、手の拭き取り検査や検便をしていましたが、今、こういう検便は義務づけられているのでしょうか。
小西
検便は大規模な給食施設や調理施設、例えば病院の給食施設などの集団給食施設で働いている人たちに対しては、義務づけがされています。月に一度以上、検便を受けさせることが決められています。
池田
事業の大きさなどに関係するのですか。
小西
そうですね。同一メニューを1日300食以上、または、1日750食以上提供する調理施設を対象にしていますが、あとは事業主の意識の問題というところもあると思います。やはり食品を提供しているということで、検便をやることによって、調理従事者の衛生意識を高めることにもつながります。
池田
先生の書かれた論文等ではサルモネラ菌ではなくて、サルモネラ属菌となっていますが、これはどのように違うのでしょうか。
小西
サルモネラは2種類の属(Salmonella entericaおよびS. bongori)に分かれています。これらを一括していうと、サルモネラ属菌という言い方が一般的になります。また、食品衛生分野では食中毒起因菌として“サルモネラ属菌”という名称が使われています。
池田
やはり問題となるのは、サルモネラで、食中毒起因菌の代表だと思うのですが、どのような種類があるのでしょうか。
小西
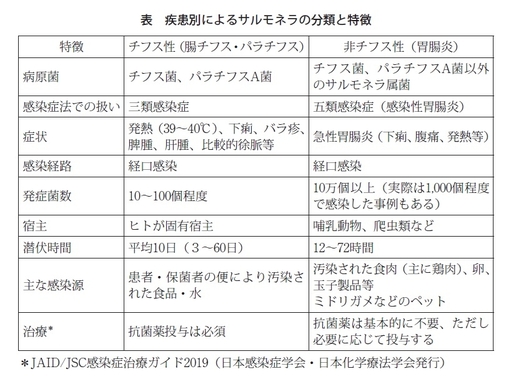
まずサルモネラは、熱性疾患であるチフス症を起こす「チフス性サルモネラ」と、下痢、腹痛などの胃腸炎症状を引き起こす「非チフス性サルモネラ」に分かれます。チフス症を引き起こすのは、チフス菌やパラチフスA菌、それ以外は胃腸炎を起こすサルモネラとなります。
池田
それぞれの特徴を簡単にご説明いただけますか。
小西
まず、チフス性のサルモネラはチフス菌やパラチフスA菌で起こるのですが、非常に少量の菌、例えば10~100個程度で感染が成立します。宿主特異性があり、ヒトが固有宿主になります。つまり、動物や家畜からは検出されないことになります。それから感染症法では三類感染症に分類されており、診断した医師は直ちに保健所へ届け出ることになっています。食品取扱従事者から検出された場合は症状がある人、ない人にかかわらず、食品に直接接触する業務に携わることが禁止されています。
池田
なるほど。こちらのほうが、何か少し重い感じですね。それで、非チフス性サルモネラというのは、どのようなものなのでしょうか。
小西
非チフス性サルモネラは主に食中毒の原因となるサルモネラです。人畜共通感染症で家畜、鳥類、爬虫類、両生類などから幅広く検出される菌です。感染が成立するためには、比較的多くの菌量が必要で、だいたい10万個以上で発症するといわれています。ですから、そこが先ほどのチフス菌などとは異なるところです。しかし、実際にはもう少し少ない菌量で発症したという事例もあります。サルモネラに汚染された食品が経口摂取で体内に取り込まれると、だいたい12~36時間後に下痢、腹痛、発熱等の症状を発症します。発熱は比較的高い熱で、39~40℃くらいです。
池田
これも見つかったら、届け出る必要があるのですか。
小西
非チフス性サルモネラの場合は、特に届け出の義務というのがありません。ですから病院で検出されても、それが数としては上がってきていないのが現状です。
池田
では、数として上がっているのは、チフス性サルモネラなのでしょうか。
小西
そうですね。三類感染症に定められている菌が全数報告として上がってきているということになります。
池田
なるほど。近年のサルモネラによる食中毒発生状況はわかっているのでしょうか。
小西
はい。サルモネラは以前、非常に多くの食中毒を発生していました。特に1990年代は食中毒といえばサルモネラというぐらい、非常に多かったのですが、卵を低温で流通させる、賞味期限の設定など様々な対策を取った結果、近年、非常に少なくなってきています。最盛期では全国で350件ぐらい、1万6,000人ぐらいの患者さんがいましたが、現在は全国で20~30例ぐらい。患者数としては800人ぐらいが発症しているという状況です。
池田
依然、大きな数ですね。先ほどの質問にもありましたが、この食品取扱従事者の健康管理として、保菌者検査、検便が行われているのですけれども、その目的や根拠はどのようなものなのでしょうか。
小西
目的はまず食品取扱従事者の健康状態を把握することです。もう一つは保菌者が食品を取り扱った場合、保菌者が食材や料理に触れることで菌を付着させてしまうことがあります。その菌が付着した食品を喫食することで、サルモネラによる食中毒になる可能性があります。このような食中毒を防ぐために行っています。
池田
菌がいても、あまり症状がないということですが、サルモネラの保菌者になりやすい人の傾向はあるのでしょうか。
小西
なかなか要因はわかっていないのですが、様々な作用によって、保菌状態になるといわれています。例えば感染菌量、それから感染したサルモネラの血清型、あとは生体、ヒト側の問題です。ヒトの生態防御機構の状態、つまり、免疫が低下している人などは感染しやすく、保菌もしやすいといわれています。それから、主にチフス菌ですが、腎臓、胆道系の疾患のある方は保菌しやすいといわれています。
池田
やはり気になるところは、サルモネラの健康保菌率でしょうか。症状がなくて、保菌している方の比率はわかっているのでしょうか。
小西
東京都では毎年、食品取扱従事者を対象に、無症状病原体保有者調査を実施しています。これは限られた職種、例えば飲食店従事者、食肉処理業などの方を対象としているのですが、この10年間で、だいたい0.0467%、10万人当たり46.7人ぐらいが保菌しているというデータがあります。ちなみに腸管出血性大腸菌O157は0.007%で、10万人に7人ぐらいですので、それと比較すると、現状多くの人が保菌しています。
池田
7倍くらいという感じですね。おそらくチフス性と非チフス性に分かれると思いますが、保菌者が見つかった場合はどのように対応すればいいのでしょうか。まずチフス性サルモネラの保菌者から教えてください。
小西
チフス性の場合は、感染症法で定められているので、症状のあるなしにかかわらず抗菌薬の投与が必要になります。「感染症の治療ガイド」というのが、日本感染症学会から出されていますが、第一選択薬としてはアジスロマイシンの経口投与、セフトリアキソンの静注、第二選択薬としてはレボフロキサシンの経口投与などが推奨されています。
池田
陰性の確認は、どのようにするのでしょうか。
小西
陰性の確認は、服薬を中止して48時間以上経過した後に24時間以上の間隔を置いて3回連続の検便で陰性であることを確認しなければなりません。
池田
かなり厳密ですね。
小西
そうですね。
池田
次に、非チフス性サルモネラですが、これもやはり治療対象になるのでしょうか。
小西
一般的に非チフス性サルモネラは治療をあまり行わないのが基本方針だと思います。症状の軽い場合などは、乳酸菌製剤や整腸剤などの投与や補液などの対症療法を行うこととされています。しかし、調理従事者から病原菌が検出された場合は、やはり除菌する必要があると思います。以前は、病原菌が検出されたら、「必ず医師の診断を受けさせること」ということが、食品衛生法で決められていました。しかし近年、食品衛生法の改正が行われ、もう少し緩いものとなっています。すなわち、下痢、腹痛、発熱などの症状がある場合は、「症状の詳細の把握に努め、医師による診察が必要であるかを判断すること」となり、必ず受診させるというよりは、少し緩くなったと思います。ただ、だから治療しなくていいというのではなく、やはり食品を取り扱う者に対しては、受診して抗菌薬の投与をして、除菌を確認することが必要であるのではないかと思っています。
池田
事業主が判断するのはなかなか難しいですね。具体的には産業医などでしょうか。
小西
そうですね。事業主が産業医と相談しながら、どういう方向でいくかを決めていくことになると思います。
池田
医師に相談して、除菌しようということになれば、どのような除菌をするのですか。
小西
この場合は、第一選択薬としてレボフロキサシンの経口投与、それから第二選択薬としてアジスロマイシンの投与が推奨されます。いずれも投与期間は3~7日程度で、必要以上に長くしないことが必要かと思います。
池田
この場合は陰性の確認はしなくてよいのでしょうか。
小西
非チフス性サルモネラの場合は、特に陰性確認が義務づけられてはいませんけれども、必要に応じて行ったほうがいいかと思います。
池田
除菌の話も出ましたが、そのほかに何か気をつけることはありますか。
小西
サルモネラでは最近、薬剤耐性菌というのが世界中で問題となっています。ですから、抗菌薬を使う場合には、適切な薬剤を必要な場合に限り適切な量と期間で使うことを念頭に置く必要があると思います。今のところ、サルモネラはそこまで耐性菌が増えているという状況ではありませんが、キノロン系薬剤を含めた複数の薬剤に耐性を示す多剤耐性菌も検出されています。そのようなことも念頭に置きつつ、治療を行う必要があると思います。
池田
例えば、チフス性サルモネラの場合、連続3回の検便で陰性を確認ということですが、もし、そこで連続3回以上陽性になってしまったら、やはり薬剤感受性等を調べる必要があるのでしょうか。
小西
そうですね。耐性菌の場合が多いと思いますので、その場合は検出された菌の薬剤感受性試験を行って、適切な抗菌剤を選択していくということが必要かと思います。
池田
ありがとうございました。