池田
乳児の血管腫の薬物治療についての質問ですが、乳児の血管腫というのは何種類かあるのでしょうか。
西本
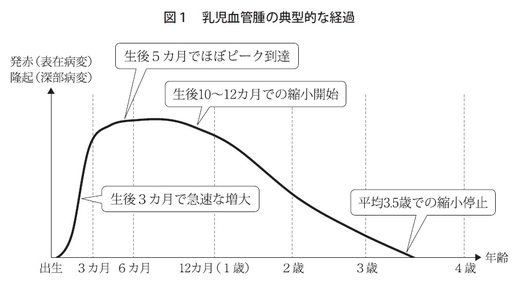
複数ありますが、最も代表的なのは、日本人では100人に1人あるといわれ最も頻度の高い乳児血管腫、別名イチゴ状血管腫と呼ばれるものです。この乳児血管腫は生まれたときはあまりなくて、その後どんどん大きくなるという特徴があります。ほかには、生まれたときがもうすでにピークで、その後退縮していくという先天性血管腫や、その後ずっと大きさが変わらない血管腫もありますので、経過に応じて診断をつけることが大事だと思います。
池田
大まかに3種類ぐらいあるということですね。
西本
そうですね。
池田
乳児血管腫、先ほどイチゴ状血管腫とおっしゃったのは、生まれたときにはないのですか。
西本
生まれたときには非常に小さいか、ほとんどないといわれています。生後1カ月ぐらいでどんどん大きくなるところがポイントです。
池田
あまり目立たなかったのがぐっと大きくなってしまうのですか。
西本
そのとおりです。生後3カ月間は急速な増大を続けるといわれていますので、その期間での増大があるかないかが診断のポイントになります。
池田
診断は特に皮膚を切り取ったりするのではなくて、経過で診断、あるいは症状で診断するのでしょうか。
西本
そのとおりです。典型的なイチゴ型をとるものはもちろん見た目でもわかりますが、そうではない乳児血管腫も多くあります。ほかの血管腫との鑑別のポイントは最初の数カ月間の増大があるかないかという点だと思います(図1)。
池田
この乳児血管腫というのは全身どこでもできるのでしょうか。
西本
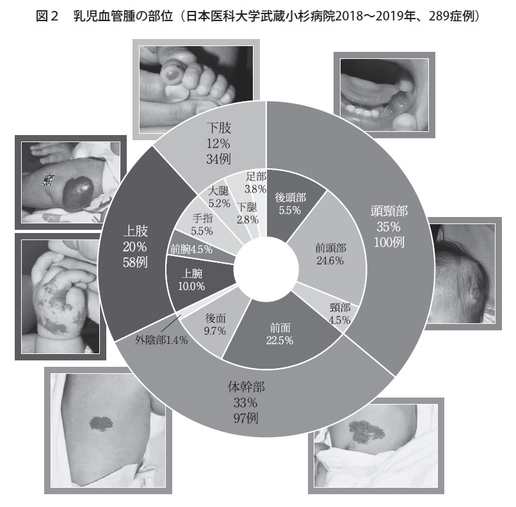
全身どこにでもできますが、一番多いのは頭頸部といわれております(図2)。服に隠れませんので整容的に目立つことが問題となります。
池田
ご両親は心配ですね。
西本
そうですね。ほかにも足の指にできたり、お尻にできたり、服に隠れる部分にももちろんできますが、目立つところですと特にご両親は心配になられますね。
池田
ぎゅうっと大きくなってきますよね。例えば目の周りにできて、あまり大きくなってくると目が見えなくなってしまうのでしょうか。
西本
そのとおりです。やはり機能的に問題が出る部位は非常に重要なポイントかと思います。目の周りだと弱視の原因になることがあります。また、口の周りにできると、それが原因で口がうまく閉じられないといった症状が出てくることもありますので、摂食障害が問題になる可能性もあります。
池田
ご両親は急に大きくなってきたと、駆け込みで来られて、そこで診断はスムーズにつくと思いますが、薬物治療をやるかやらないか。質問には適応と選び方とありますが、どのような薬物治療があって、どのような人に適応になるのでしょうか。
西本
まず乳児血管腫の治療法として、今日本でメジャーなものとしては大きく二つあるかと思います。一つは薬物治療。こちらは現在βブロッカーであるプロプラノロール製剤を使うことがほとんどです。もう一つは色素レーザーによるレーザー治療です。血管内の赤血球に反応して赤みを消していくタイプのレーザーが使用されます。薬物治療は中から効かせる治療ですので、盛り上がりをしっかり取っていく効果が強く、またレーザーは表面から当てる治療ですので、どちらかというと赤みを取っていく効果が強いものになります。ですので、薬物治療を選ぶポイントとは、盛り上がりが強いものや、もしくは皮膚表面に近くなくて深部にあるものなどが適応になるかと思います。
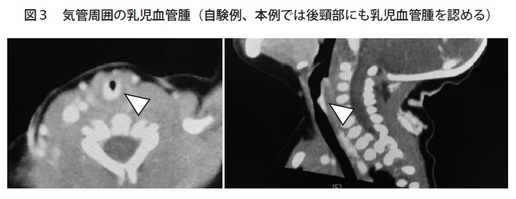
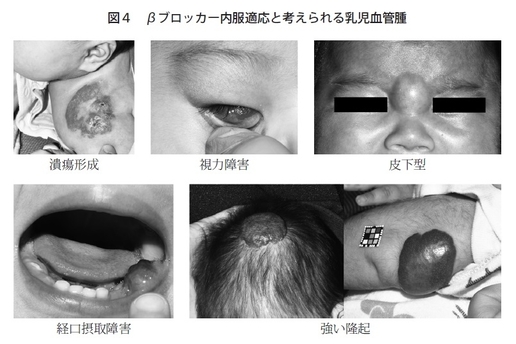
乳児血管腫は皮膚表面で問題になることが多いですが、内部臓器にできることもあります。例えば気管周囲にできると、大きくなるに伴って気管狭窄が出ますし(図3)、あるいは肝臓の中にできることなどもありますので、そういった場合も薬を選ぶいいポイントになると思います。薬物治療はアメリカのガイドラインでも一番よく効くと位置づけられている非常に有効な治療です。ただ、全例に適応かというと、やや導入のハードルが高いという点があります。こちらは副作用がありうるので、入院して導入するケースが多くなっています。入院するべきか、また副作用のリスクを冒してまでも治療するべきかということで、やはり機能的に問題が出やすい、例えば目周りや口周り、もしくは生傷ができてしまう、潰瘍ができてしまうような増大の速度が速いもの、また自然退縮する傾向が知られていますが、自然退縮してもなお痕を残すような、もともとが大きいものなどに限って薬物導入をするべきではないかと考えています(図4)。
池田
今のお話のポイントは、あとで勝手に消えてしまうこともありうるということですね。
西本
そうですね。基本的には乳児血管腫は1歳前後まで増大を続けて、その後、平均3.5歳ぐらいまで退縮傾向が続きます。ですので、大きさが小さいものとか、服に隠れるような場所だと、自然退縮を待つほうが無理に介入するよりも得策な場合もあります。そういった場合には待つことも選択肢の一つに入れていいのではないかと考えています。
池田
それで適応と選び方という質問が来ているのですね。
西本
そうですね。プロプラノロールシロップは、全例に適応となる治療ではないと思います。
池田
では適応となる症例があるときは、実際どのように治療を開始されるのでしょうか。
西本
例えば当院では、形成外科の血管腫外来を入り口として全例の乳児血管腫の方に受診していただき、大きさや部位、月齢を考慮して、治療方針を決めています。当院では、全体の乳児血管腫の1~2割ほどで、プロプラノロールシロップの適応があります。適応があると判断しましたら、入院導入が必要になるので、全身管理をしてくれる小児科にコンサルトしています。小児科での1週間の入院中、目標はよく効くというエビデンスのある体重1㎏当たり3㎎ですが、開始時は1㎎/㎏から始めて、2、3日経過して2㎎/㎏に上げる。さらに2、3日して3㎎/㎏に上げて、問題なければ退院。自宅でその量を継続するという流れになっています。
池田
その間にモニターするのは血圧等なのでしょうか。
西本
プロプラノロールはβブロッカーなので、血圧を下げる作用や徐脈を引き起こす作用、それに加えて一番大事なのが血糖上昇を妨げる作用があります。もちろん、低血圧や徐脈にも注意が必要になりますが、使用するうえで一番怖い副作用としては低血糖が知られています。ですので、入院導入時にはバイタルに加えて血糖も測ることが必要となります。
池田
1週間のコースで退院しますよね。その後のフォローアップはどのような期間でやっていくのでしょうか。
西本
トータルの投与期間としては、24週間、6カ月投与するのが最もエビデンスのあるコースになるので、当院ではそれを基本にしています。ただ、1歳未満の赤ちゃんですので、体重がどんどん増加しますし、あとはそれに合わせて副作用が出ていないかなども心配になりますので、当院では退院後1カ月に1回、小児科と形成外科に受診していただきます。バイタルに変化がないか、きちんと血管腫が消退化方向にあるかなどを確認し、体重増加に合わせた薬物量を小児科で処方していただきます。
池田
だいたいの乳児血管腫では6カ月で十分な治療期間なのでしょうか。
西本
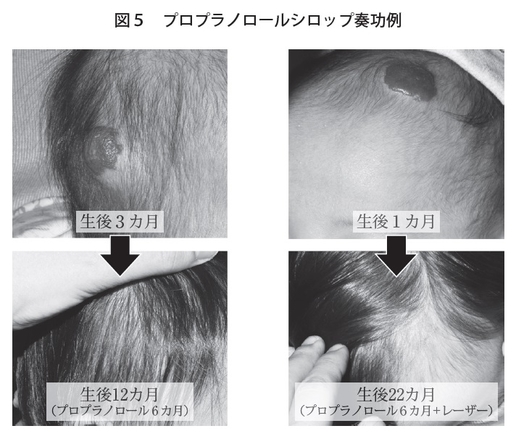
乳児血管腫の早期治療は、最初の1歳までの増殖期をしっかり抑えることがポイントになります。だいたい初診の方は平均的に生後1~3カ月程度で受診されることが多く、そのぐらいから治療を開始することが多いのですが、それに加えて6カ月すると、0歳代も後半のほうに入ってきますので、ほぼ増殖期が停止するかたちになります。ですので、増殖期が停止すれば、その後は自然退縮傾向がありますから、ピークを抑えてあげられれば十分です。プロプラノロールシロップはだいたい6カ月投与すれば、増殖期が越えられて十分なケースが多いです(図5)。ただ、増殖期の継続も個人差がありますので、もしプロプラノロールシロップをやめて、まだ増殖傾向があるようでしたら、そこから追加で再開ということは、ままあります。
池田
頻度は少ないのでしょうか。
西本
そのとおりです。
池田
自然に治ってしまう症例もあるということですが、増殖して消退すると、表面がたるんでいるとか、どういった状態に治るのでしょうか。
西本
痕残りするかどうか、私としてはピーク時の盛り上がりの程度、皮膚がどれだけ引き伸ばされているかが問題になると思っています。ピーク時の盛り上がりが低く、例えば皮膚表面から1~2㎜程度のうちに抑えられるようでしたら、退縮後もほとんど皮膚のざらつきや盛り上がり、たるみが残らない状態で治すことができると考えています。ただ、ケースによっては皮膚の表面から高さが1㎝程度となるケースもあります。そうすると、表面の皮膚がかなり引き伸ばされていますので、痕残りするケースが多いと考えています。痕残りは、皮膚表面のたるみ、もしくは血管組織が脂肪組織に置換されるといわれているので、枯れた梅干しのような少したるんだ皮膚の隆起が残ることが考えられます。
池田
完璧に元の状態に戻るということはあまり想定しないほうがいいのでしょうか。
西本
非常に小さい、もしくは非常に盛り上がりが小さいものであれば、かなり通常皮膚の質感に近いかたちになると思いますが、ケース・バイ・ケースで、すべての乳児血管腫が元の皮膚の状態に戻るというわけではないと思います。特に盛り上がりを中心とした乳児血管腫の大きさを見る必要があるかと思います。
池田
特に薬物治療の適応になるような、急速に大きくなるとか、サイズが大きいとか、潰瘍化するようなものは元どおりになるとは考えづらいのでしょうか。
西本
そうですね。特に大きい状態が長く続くと痕残りすることが多くなります。我々は、形成外科ですので、痕残りした場合に最終手段としては切除手術を行うことが多くあります。服に隠れて皮膚に余裕のある部位であれば、ある程度痕が残っても、その後、手術すればいいかな、瘢痕がある程度残っても許容範囲かなと考えられますが、例えば?部などの見た目に目立ち、かつ皮膚のたるみにそれほど余裕のない部位に大きなものがある場合は、切除してしまうと目が兎眼になったり、口の角度が変わったり、大きな変形を残すことがあるので問題になります。また、頭頂部などにあった場合にも、皮膚緊張が強いものですから、切除した後、皮膚緊張のせいで頭部に脱毛を認めることなどがあります。
ですので、治療を開始するかどうかの判断材料の一つとして、もし退縮後目立つ痕が残ったとしたら、手術が簡単な部位かどうかを考えます。手術をすればきれいになる部位、皮膚の余裕がある部位と考えると、たとえ隆起が強くてもプロプラノロールシロップはなくてもいいかなと思うこともありますし、逆に残るとたいへんだな、手術も難しそうだなと思う部位であれば、積極的にプロプラノロールシロップを勧めることもあります。
池田
安易に、いい薬があるから、それを飲んだら大丈夫というような紹介はだめで、慎重に適応を選びつつ、専門医に診てもらいましょうという紹介がよいのでしょうね。
西本
一番我々が困るというか、怖いなと思いながら日々診療しているのは、副作用としての低血糖です。βブロッカーですので、低血糖の飢餓状態のときに肝臓から貯蔵されたグリコーゲンが放出されないことが原因で起こってくる副作用です。しかも、通常低血糖状態のときだと動悸や不穏などが痙攣の前に前駆症状として出ることが多いかと思いますが、そういった動悸や不穏などの症状もβブロッカーの作用で抑えられてしまいます。赤ちゃんですので、低血糖で、おなかがすいたとか、そういったことを表出できないために、最初の症状として表れてくるのが痙攣であることが多いといわれています。その状態が長く続いてしまうと、低血糖脳症などの後遺症を残すこともありますので、その点には重々注意して患者教育を行いながら導入するようにして、その怖さを抱えてもなお、投与したほうが良いと思う患者さんのみを選んで導入しています。
池田
どうもありがとうございました。