齊藤 慢性甲状腺炎と甲状腺機能低下症についてうかがいます。こういった疾患が見つかるきっかけはどういったことですか。
橋本 健診、人間ドック等で内科の診察のときに「甲状腺が腫れてるね」と言われるケースが多いと思います。また、人間ドックや健診において頸動脈エコーのオプションをつけている患者さんなどは、エコーを受けたときに甲状腺腫、もしくはびまん性の甲状腺腫大が見つかることで紹介を受けることがけっこうあります。
齊藤 血液検査ではどうですか。
橋本 甲状腺機能低下があると、コレステロールが上がる。特にLDLコレステロールが高くなることがよく知られていますので、そういう高コレステロール血症があった場合に、もしかしたら甲状腺が悪いのではないかと紹介を受けることがあります。
齊藤 肝機能に変化が出ることもありますね。
橋本 実は肝機能も腎機能も少し影響を受けることがありますが、それはかなり甲状腺機能の低下度を反映しているという感じです。
齊藤 心電図はどうですか。
橋本 よく教科書的には徐脈、low voltageということが書かれていますが、そこまで悪くなって見つかる例というのはあまり多くないので、日常臨床時に心電図異常で甲状腺機能低下症を紹介いただくことはあまりありません。
齊藤 頸動脈エコーで写ってくるということですね。
橋本 頸動脈と甲状腺は隣接していますので、写ってくるケースが多いです。
齊藤 次の検査はどういったことを行いますか。
橋本 びまん性甲状腺腫があった場合、また橋本病の場合だと甲状腺腫は硬い場合が多いです。そういう患者さんにはスクリーニングの検査としてFree T4とTSHをペアで測るようにしています。
齊藤 TSHの値について最近、話題があるそうですね。
橋本 TSHというのはいろいろな特徴を持っているホルモンで、国内でも十数キット用いられていますが、国際的にもキットごとに変動幅が大きいというのが以前から問題になっています。2020年から世界的にTSH harmonization、標準化が行われまして、現在では国内で使われているキットに換算係数が定められており、それらで補正して上限が4.23μIU/Lとなっています。
齊藤 検査センターの数値がそうなっているのですか。
橋本 検査センターによってまちまちなところがあり、そこはちょっと先生方に気をつけていただかなければならないと思います。
齊藤 ちょっと気をつけて、Free T4とTSHの数字を見る。これで変化があったら次に抗体の検査ですか。
橋本 一緒に測ってしまってもいいのですが、基本的には甲状腺自己抗体として甲状腺ペルオキシダーゼ抗体(TPO抗体)と、サイログロブリン抗体があります。橋本病に特異的なのはTPO抗体ですので、保険診療のこともあり、どちらか一つということであれば、まずTPO抗体を測っていただくのがよいと思います。
齊藤 もし甲状腺のエコーができればそれもですね。
橋本 エコーはぜひやっていただきたいと思います。
齊藤 それでびまん性の腫大が見つかるということでしょうか。
橋本 橋本病の場合ですと、よく内部エコーは、粗造といわれる非常にラフな感じの内部エコー、白と黒が混ざっているようなかたちで粗雑なエコーが認められます。そういうエコーが認められたら、それはほとんどエコー上だけでも橋本病と診断できると思います。
齊藤 CTはどうですか。
橋本 CTは空間解像度は非常にいいのですが、甲状腺の性質や腫瘍の有無を見るにはやはりエコーが一番いいと思います。
齊藤 専門医にお願いするタイミングはどういうときでしょうか。
橋本 今調べられたようなホルモンの中で、例えばFree T4が低値で、TSHが高値、先ほどharmonizationのお話をしましたけれども、4.23以上であるということであれば、やはり一度専門医の診察を受けられることをお勧めします。
齊藤 専門医として補充療法はどういったことをするのでしょうか。
橋本 これはレボチロキシンになるのですが、体重が50㎏以上ある方には1日25μgから始めて大丈夫だと思うのですが、高齢者や体重がもっと軽い方にはもう少し慎重になって12.5μg、もしくは6.25μgの少量からだんだん増やしていくのが安全だと思います。
齊藤 そして、キープするのでしょうけれども、その目安はどうしていますか。
橋本 これはTSHを参考に、TSHの値が標準範囲内にあるように管理していくのがいいと思います。
齊藤 その辺で実地医家のほうに専門医から戻るということもありますね。
橋本 ある程度落ち着いてくれば、だいたい決まった量で長期に管理できますので、そうした場合は近くの先生方にお任せすることが多いです。
齊藤 患者さんにはそれを当分の間続けていただくのでしょうか。
橋本 そうですね。レボチロキシンをのむときに重要な点は、早朝・空腹時にお水でのんでいただきたいということです。これは食事の影響をかなり受けてしまい、食後にのむと吸収が悪くなって、値が下がってしまうことがあるからです。血中濃度の安定のためにも早朝の空腹時に水でのむ。コーヒーや牛乳やお茶はかえって吸収を悪くしますので、そこは気をつけていただきたいと思います。
齊藤 それから、潜在性の低下症が時々見つかるということですが。
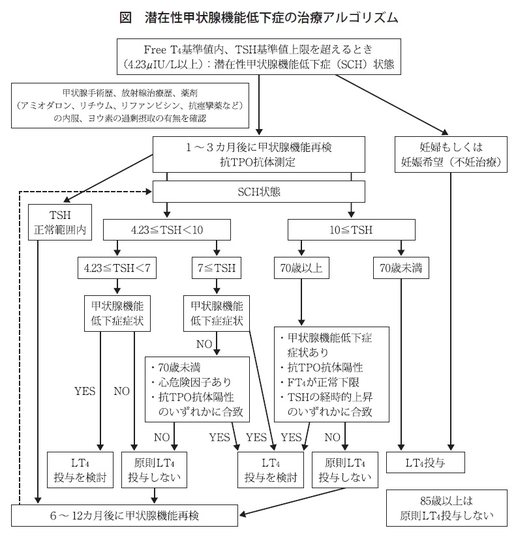
橋本 非常に多くの場合で遭遇されると思います。潜在性はFree T4値は正常、しかしながらTSHは今お話しした4.23、4.5以上になっていることが多いですけれども、そのようなかたちで見つかった場合、どのように補充するか難しいところですが、そもそもTSHは年齢を重ねると、上がっていく傾向がありますので、それが本当に病的かどうかというのが問題です。
齊藤 補充療法をしたほうがよいという人もいるのですか。
橋本 各国いろいろなガイドラインが出ていますが、最近まとめたところによりますと、TSHが10以上というのはおかしいと考えられています。しかも70歳未満で10以上というのはおかしいので、TSHが10以上で70歳未満の潜在性甲状腺機能低下症の方には積極的に補充をしていったほうがいいと考えられています(図)。
齊藤 目安はTSHが正常範囲かどうかですね。
橋本 高齢者は10を切っていればいいかなと私は思っています。
齊藤 それから、橋本病は女性に多いということで、不妊の治療を行っている方はどうなのでしょうか。
橋本 これは非常に難しい問題で、かつ重要な問題です。最近、不妊治療を受ける方が非常に増えてきています。これも各国、だいたいの標準の考え方ですが、人工授精もしくは不妊治療を受ける妊娠を希望する女性の方には、TSHの値をスクリーニングして、2.5未満に管理していく、それに対してレボチロキシンの補充を行っていくことが重要だと思います。
齊藤 妊娠中は何か注意が必要ですか。
橋本 妊娠中は各トリメスターにおいてTSHの上限値というのが決まってますので、必ずしも2.5ということではなくて、その範囲内に入っていればいいと思います。妊娠する前のTSHの値が重要になってくると思います。
齊藤 妊娠前から橋本病だということがわかっていて、すでに薬をのんでいる方についてはどうですか。
橋本 これはぜひ実地医家に知っていただきたいのですが、橋本病や甲状腺機能低下症でレボチロキシンを妊娠前からのんでいる患者さんが妊娠した場合、妊娠初期からレボチロキシンの増量を行わなければいけません。一般的には30%増しということがいわれています。TSHはすぐには数字には表れませんので、医師の判断で30%増量することが必要になります。その判断には専門医が必要になりますので、その際にはぜひご紹介いただければと思います。
齊藤 胎児の発達に影響するということでしょうか。
橋本 そうですね。特に中枢神経系の発達に大きな影響を及ぼしますので、その点だけは気をつけていただきたいと思います。
齊藤 非常に重要なポイントですね。それから出産後、変化がありうるのですね。
橋本 産後の甲状腺炎というのをよく見かけます。特にもともと橋本病を持っているお母さんたちは、産後は自分の免疫が戻ってくるので、産後2~3カ月ぐらいが悪くなる一つのポイントです。その際には甲状腺機能の検査を受けていただくようにお話ししています。
齊藤 これは一過性にホルモンが過剰になることがありうるのですか。
橋本 それもありえます。破壊性の場合ですと一過性に増える場合もありますし、または橋本病ではなく、バセドウ病を呈してきてしまうようなケースもあります。やはり産後2~3カ月の点というのは、もともと甲状腺の病気を持っているお母さんには重要なポイントになると思います。
齊藤 それから、低下もありうるのですか。
橋本 ぐっと低下してしまうケースもありますので、注意が必要だと思います。
齊藤 そうすると、産後、調子が悪いとか、少し元気がないという場合には、原因としてこういうことも当然ありうるのですね。
橋本 よく産後の肥立ちが悪いなどと申しますが、やはり産後2~3カ月で精神面からいっても体力面からいっても調子が悪い場合は、甲状腺の機能検査を一度受けていただくことをお勧めいたします。
齊藤 ありがとうございました。
日常臨床にひそむ内分泌疾患と最近の話題(Ⅰ)
甲状腺① 慢性甲状腺炎と甲状腺機能低下症
獨協医科大学埼玉医療センター糖尿病内分泌・血液内科主任教授
橋本 貢士 先生
(聞き手齊藤 郁夫先生)